内分泌専門医による脂質管理ガイドライン
Lipid Management in Patients with Endocrine Disorders: An Endocrine Society Clinical Practice Guideline
Connie B Newman et al
The Journal of Clinical Endocrinology & Metabolism, Volume 105, Issue 12, December 2020, Pages 3613–3682, https://doi.org/10.1210/clinem/dgaa674
19 September 2020
・はじめに
アメリカの内分泌専門医による脂質管理ガイドラインをまとめました。
その前に日本のGLを一度さらっとおさらいしてからの方がより勉強になります。
日本のGLを知った上で他の国のGLをみてみると面白い発見があるはずです!
個人的には特に1型糖尿病に注目してほしいです。
糖尿病性網膜症を保つ場合の脂質管理の考え方も重要です。
また、「10. 更年期障害とホルモン補充」はつい最近修正が入りました(別記事で紹介予定です)
・ポイント
【脂質評価と治療概要】
・10年動脈硬化性心血管疾患リスク算出(日本では吹田スコア)による心血管リスク評価を行う
・海外では冠動脈カルシウム測定によるリスク評価が確立
・濃厚な家族歴があればリポ蛋白(a)を測定
・空腹時TG値が500mg/dLなら膵炎予防のために薬物療法
・スタチン投与していてもTGが150mg/dL以上、動脈硬化性心血管系疾患または糖尿病に加えて2つの追加危険因子を有するならEPAを追加(4g/日)
・EPAが入手できない場合にはフィブラートを代替とする
・TG >150mg/dL~499mg/dL では、胆汁酸吸着剤の開始前と開始後にTGをチェックし、500 mg/dl以上では禁忌
【2型糖尿病】
・2型糖尿病と他の心血管危険因子を有する成人では、心血管リスクを低減するために、LDLを70mg/dL未満を目標に低下 (日本では「2次予防」においてのみです:記事の最後に補足で説明↓)
・確立された心血管疾患または複数の危険因子を有する2型糖尿病では、LDLは55mg/dL未満が望ましい
・2型糖尿病で網膜症合併していれば、網膜症の進行を抑えるために、スタチンにフェノフィブラートを加える(TG増加の程度に関係なく)
・2型糖尿病でも、75歳以上の患者では、スタチンの継続・開始について、心血管系疾患リスク、予後、ポリファーマシー、および患者の希望など柔軟に決める
【1型糖尿病】
・1型糖尿病で、40歳以上 and/or 糖尿病罹病期間20年以上 and/or 細小血管合併症 and/or CKD G1~4 を有するなら、心血管リスクスコアにかかわらず、LDL低下目標にむけてスタチン開始
・CKDがある場合、アトルバスタチンとフルバスタチンを除くすべてのスタチン系薬剤は用量調整が必要
・1型糖尿病で、肥満を伴う1型糖尿病、またはTGが高く、HDLが低い成人では、心血管リスクを低減するために、心血管リスクスコアに関わらずスタチン治療を推奨
・1型糖尿病で、糖尿病性網膜症を有する成人では、心血管リスクスコアに関わらず、心血管リスクを低減するためにスタチン療法を推奨
【甲状腺疾患】
・甲状腺機能低下症は、コレステロールとTGの両方を上昇させる
・甲状腺機能亢進症の患者では、患者が甲状腺機能低下症になってから脂質パネルを再評価することを推奨
・LDLの変化は、甲状腺機能が正常になってから3ヶ月という早い時期に観察される
・顕性甲状腺機能低下症の患者では、脂質プロファイルをより正確に評価するために、患者が甲状腺機能正常になるまで高脂血症の治療を行わない
・高脂血症を伴う潜在性甲状腺機能低下症(TSH 10mIU/L未満)の患者では、LDLを下げる手段として、サイロキシン治療を検討する。ただし、 患者の年齢や全身状態、甲状腺刺激ホルモンの抑制の可能性、心血管疾患の有無などを考慮するべき。
【クッシング】
・クッシング症候群が持続している成人では、LDLを第一目標とし、LDLが70mg/dL以上の場合は治療を検討
・クッシング症候群でミトタン治療を受けている患者は、治療により二次的な脂質異常症を発症することが多い
・脂質低下療法は、基礎となる悪性腫瘍がある場合など、余命が限られている患者には適切でない場合がある
【成長ホルモン分泌異常】
・成長ホルモン欠乏症の成人患者では、心血管リスクを減らすためにLDLを下げる目的でのみ成長ホルモン補充を行うことは推奨しない
・成人の先端巨大症では、成長ホルモン過剰症の治療前と治療後に通常の脂質プロファイルを測定することを推奨
・PCOSの女性では、心血管リスクを評価するために、診断時に空腹時スクリーニング脂質パネルを取得することを推奨
・ PCOSでは、高TG血症が最も多い (Check !!!)
【閉経後】
・閉経後の女性では、ホルモン療法ではなく、スタチン療法で脂質異常症を治療することを推奨
・ホルモン療法を受けている閉経後の女性で、他の心血管疾患の危険因子がある場合は、心血管リスクを低減するためにスタチン療法を推奨
・補足
1.吹田スコアについて
私はいつもiphone APPで計算させていただいています
(慣れれば患者さん1人あたり1分くらいでいけます)
2.2型糖尿病の脂質異常症
日本では「2次予防」において、なおかつ家族性高コレステロール血症と急性冠症候群で、糖尿病でハイリスク病態を合併している場合にのみLDL 70 mg/dlを目標とされている。糖尿病のハイリスク病態として具体的には、非心原性脳梗塞、末梢動脈疾患(PAD)、慢性腎臓病(CKD)、メタボリックシンドローム、喫煙であり、ほとんどの2型糖尿病患者でどれかは当てはまるものである。
・ガイドラインの具体的内容
1. スクリーニングと心血管疾患のリスク評価
1. 脂質の測定
- 1.1
内分泌疾患のある成人では、TG値の評価とLDL算出のために脂質パネルを推奨 (1⊕⊕⊕O)
Technical Remarks:
- 非空腹時の脂質パネル(*)は、初期のスクリーニングとして受け入れられる。
- TG上昇時や遺伝的な脂質異常症が疑われる場合は、空腹時の脂質パネル検査を繰り返す
- リポ蛋白(a)の測定は、空腹時でも非空腹時の検体でもOK
*脂質パネル:血漿または血清中の総コレステロール、TG、HDL、LDLをまとめて測定するパネル
- 1.2
Pooled Cohort Equationsを用いた10年動脈硬化性心血管疾患リスク算出など(日本では吹田スコア)、従来の危険因子を評価して心血管リスク評価を行うことを推奨(1⊕⊕⊕O)
- 1.3
境界域または中間リスク(10年アテローム性動脈硬化性心血管疾患リスク5%~19.9%)の内分泌疾患の成人で、特にリスクを高める要因が追加されており、スタチン治療 and/or 他の予防的介入の決定が不確実な場合には、共有の意思決定に役立てるために冠動脈カルシウムを測定する (2⊕⊕⊕O)
(日本ではまだ一般的ではない)
- 1.4
早期の動脈硬化性心血管系疾患の家族歴、または動脈硬化性心血管系疾患の個人歴、または高リポ蛋白(a)の家族歴を有する成人患者では、短期および生涯の動脈硬化性心血管系疾患のリスクとLDL低下療法を強化する必要性についての意思決定を行うために、リポ蛋白(a)を測定(2⊕⊕OO)
2. 高TG血症
- 2.1
空腹時TG値が500mg/dLを超える成人では、膵炎予防のために食事療法や運動療法に加えて薬物療法を行うことを推奨(1⊕OOO)
Technical Remarks:
- TG値が1000mg/dL(11.3mmol/L)を超える患者では、薬物療法では十分な効果が得られないことが多く、そのため、糖尿病のコントロール、食生活の改善、減量が不可欠
- 2.2
TG誘発性膵炎の患者では、TG値を低下させるための第一選択療法として、急性期のプラズマフェレーシスを使用することは推奨されない(2⊕OOO)
Technical Remarks:
- プラズマフェレーシスは、TG値が異常に高い人(例:10,000mg/dL 以上)や、妊娠中などの極めてリスクの高い状況など、従来のTG低下方法に反応しない人に有用
- 2.3
糖尿病のない患者で、TG起因の膵炎がある場合、インスリン注入を日常的に使用しないことを提案する。(2⊕OOO) (ちょっとこの意味はわかりませんでした、、、)
Technical Remarks:
- コントロールされていない糖尿病がある場合は、グルコースレベルを正常化するためにインスリン療法を行うべき
- 2.4
スタチンを投与していてもTG値が150mg/dL以上と中等度に上昇しており、動脈硬化性心血管系疾患または糖尿病に加えて2つの追加危険因子を有する成人では、心血管系疾患のリスクを低減するために、EPAを追加する(2⊕⊕⊕O)
Technical Remarks:
- リスク因子には、従来のリスク因子とリスクを高める
- EPAの投与量は4g/日
- EPAが入手できない、または入手しにくい場合は、フィブラートを検討するのが妥当
- 2.5
TGが上昇している患者(>150mg/dL~499mg/dL)では、胆汁酸吸着剤(日本だとコレバイン)の開始前と開始後にTGをチェックする(2⊕OOO)
Technical Remarks:
- TGが500mg/dL(5.6mmol/L)以上の場合、胆汁酸吸着剤は禁忌
(コレバインの禁忌事項には入っていないが、コレバインは肝臓でのVLDL合成が高まるリスクがある。コレバインの使い方は以下も参考になります↓)
https://www.kyorin-pharm.co.jp/prodinfo/useful/doctorsalon/upload_docs/130757-2-54.pdf
3. 2型糖尿病
- 3.1
2型糖尿病と他の心血管危険因子を有する成人では、心血管リスクを低減するために、生活習慣の改善に加えてスタチン治療を推奨 (1⊕⊕⊕⊕)
Technical Remarks:
- 動脈硬化性心血管系疾患を有する患者、または動脈硬化性心血管系疾患の危険因子やリスク増強因子を有する患者には、高強度のスタチンを選択すべき
- 妊娠中または妊娠しようとしている女性には、スタチンを使用すべきではない
(当たり前だが重要!)
- 75歳以上の患者では、スタチン治療の継続または開始は、動脈硬化性心血管系疾患のリスク、予後、相互作用する可能性のある薬剤、ポリファーマシー、精神的健康、および患者の希望に合わせる
- 3.2
2型糖尿病と他の心血管危険因子を有する成人では、心血管リスクを低減するために、LDLを70mg/dL未満を目標に低下させる(2⊕OOO)
Technical Remarks:
- LDLが70mg/dL以上の場合は、生活習慣の改善に加えてスタチンを追加すべき
- 確立された心血管疾患または複数の危険因子を有する患者では、LDLは55mg/dL未満が望ましい
- スタチン系薬剤でLDLの目標値に到達しない場合、追加治療(エゼチミブ、PCSK9型阻害剤)が必要となる場合がある
- 3.3
LDL低下目的でスタチンを投与している2型糖尿病の成人で、TGが150mg/dL以上、さらに2つの伝統的な危険因子またはリスク増大因子がある場合には、心血管リスクを低減するためにEAPを追加 (2⊕⊕⊕O)
Technical Remarks:
-EPAは 4g/日
-EPAが入手できない、または入手できない場合は、フェノフィブラートのようなフィブラートを検討することが妥当
- 3.4
慢性腎臓病ステージ1~4、腎移植後の成人の2型糖尿病患者では、心血管リスクスコアに関わらず、心血管リスクを低減するためにスタチン療法が提案される (2⊕OOO)
Technical Remarks:
- スタチンを選択する際は、スタチンの腎クリアランスを考慮する。ピタバスタチン、プラバスタチン、ロスバスタチンはすべて腎臓で少なくとも部分的にクリアランスされるが、アトルバスタチン、フルバスタチン、ロバスタチン、シンバスタチンは肝臓でクリアランスされる。
- アトルバスタチンとフルバスタチンを除くすべてのスタチン系薬剤は、慢性腎臓病では用量調整が必要
- 3.5
2型糖尿病で糖尿病性網膜症のある成人では、網膜症の進行を抑えるために、スタチンに加えてフィブラートを提案 (2⊕OOO)
(これあまり知られていないことですが、抑えておきたい点です)
Technical Remarks:
- この推奨はTG値に関係なく適用
- フィブラートはフェノフィブラートが望ましい
4. 1型糖尿病
- 4.1
40歳以上 and/or 糖尿病罹病期間20年以上 and/or 細小血管合併症を有する1型糖尿病の成人では、心血管リスクを低減するために、心血管リスクスコアにかかわらず、スタチン治療を推奨 (2⊕OOO)
Technical Remarks:
- LDLが脂質低下管理における主要ターゲット
- LDLが70mg/dl(1.8mmol/L)以上の場合に治療を検討
- 4.2
ステージ1〜4の慢性腎臓病を有する1型糖尿病の成人では、心血管リスクスコアに関わらず、心血管リスクを低減するためにスタチン療法を推奨 (2⊕OOO)
Technical Remarks:
- LDLが脂質低下管理における主要ターゲット
- LDLが70mg/dL以上の場合に治療を検討
- スタチンを選択する際には、スタチンの腎クリアランスを考慮する必要がある。ピタバスタチン、プラバスタチン、ロスバスタチンはいずれも少なくとも部分的には腎臓でクリアランスされるが、アトルバスタチン、フルバスタチン、ロバスタチン、シンバスタチンは肝臓でクリアランスされる(前述)
- アトルバスタチンとフルバスタチンを除くすべてのスタチン系薬剤は、慢性腎臓病では用量調整が必要(前述)
- LDLをさらに低下させるためには、必要に応じてスタチンにエゼチミブを加えることができる。慢性腎臓病ではエゼチミブの用量調整は必要なし
- 4.3
肥満を伴う1型糖尿病、またはTGが高く、HDLが低い成人では、心血管リスクを低減するために、心血管リスクスコアに関わらずスタチン治療を推奨(2⊕OOO)
Technical Remarks:
-とはいえ LDLが脂質低下管理における主要ターゲット
-なので LDLが70mg/dL(1.8mmol/L)以上の場合は治療を検討
- 4.4
1型糖尿病と糖尿病性網膜症を有する成人では、心血管リスクスコアに関わらず、心血管リスクを低減するためにスタチン療法を推奨(2⊕OOO)
Technical Remarks:
- LDLが脂質低下管理における主要ターゲット
- LDLが70mg/dL以上の場合に治療を検討
5. 肥満
- 5.1
肥満のある人には、心血管疾患のリスクレベルを正確に判断するために、メタボリックシンドロームの構成要素と体脂肪分布を評価したほうがよい (Ungraded Good Practice Statement)
- 5.2 肥満のある人では、心血管と膵炎のリスクを下げるために、血漿TGを減少させる第一の治療法として、生活習慣の改善を提案(2⊕OOO)
Technical Remarks:
- LDLの減少と高密度リポ蛋白コレステロールの増加は、体重減少をもたらす生活習慣病対策によるTGの減少に比べてわずか
- ライフスタイル療法による肥満の脂質プロファイルの変化が、心血管疾患イベントを減少させることは示されていない
- 5.3
肥満のある個人では、脂質低下療法の使用を導くために、アテローム性動脈硬化性心血管疾患の10年リスクの評価を推奨(1⊕⊕⊕O)
- 5.4 肥満があり、体重減少のために薬物療法を行っている人では、心血管疾患と膵炎のリスクを評価するために、脂質プロファイルの再評価を提案する(2⊕OOO)
Technical Remarks:
- 減量後の脂質測定のタイミングについてはデータがないため、5%の減量後、その後も定期的に、体重が安定しているときに脂質の再評価を行うことを提案
- 5.5 肥満症の人(肥満度 40 以上または 35kg/m2 以上で合併症を有する人)が肥満症手術を受ける場合は、心血管リスクを評価するために、肥満症手術後に脂質プロファイルを測定することを提案する。(2⊕OOO)
Technical Remarks:
- LDL値を低下させるには、吸収不良型の肥満手術法(例:Roux-en-Y胃バイパス)の方が制限型の手術法(例:バンディング、スリーブ胃切除)よりも効果的
- 摂食制限型、摂食阻害型ともに、TGは減少する
- 肥満治療の1~3ヵ月後、その後も定期的に、そして体重が安定しているときに、脂質プロファイルを再評価する
6. 甲状腺疾患
- 6.1
高脂血症の患者では、脂質低下薬による治療の前に、高脂血症の原因として甲状腺機能低下症を除外することを推奨 (1⊕⊕⊕⊕)
Technical Remarks:
- 甲状腺機能低下症は、コレステロール値とTG値の両方を上昇させるが、治療により改善
- 6.2 甲状腺機能亢進症の患者では、患者が甲状腺機能低下症になってから脂質パネルを再評価することを推奨(1⊕⊕⊕⊕)
Technical Remarks:
- LDLの変化は、甲状腺機能が正常になってから3ヶ月という早い時期に観察される
- 6.3
顕性甲状腺機能低下症の患者では、脂質プロファイルをより正確に評価するために、患者が甲状腺機能正常になるまで高脂血症の治療を行わないことを提案(2⊕OOO)
- 6.4
高脂血症を伴う潜在性甲状腺機能低下症(TSH 10mIU/L未満)の患者では、LDLを下げる手段として、サイロキシン治療を検討することを提案(2⊕OOO)
Technical Remarks:
- 患者の年齢や全身状態、甲状腺刺激ホルモンの抑制の可能性、心血管疾患の有無などを考慮
7. 過剰なグルココルチコイド
- 7.1
クッシング症候群の成人患者では、脂質異常症の症例を特定するために、脂質プロファイルのモニタリングを行うことを推奨(1⊕⊕OO)
- 7.2
内因性クッシング症候群が持続している成人では、心血管リスクスコアに関わらず、心血管リスクを低減するために、生活習慣の改善に加えてスタチン療法を行うことを提案(2⊕OOO)
Technical Remarks:
- LDLを第一目標とし、LDLが70mg/dL以上の場合は治療を検討
- クッシング症候群でミトタン治療を受けている患者は、治療により二次的な脂質異常症を発症することが多い
- 脂質低下療法は、基礎となる悪性腫瘍がある場合など、余命が限られている患者には適切でない場合がある
- 7.3
クッシング症候群が治癒した成人の場合、心血管リスクの評価と治療のアプローチは一般集団と同様にする (Ungraded Good Practice Statement)
- 7.4
補充量以上の慢性グルココルチコイド療法を受けている成人では、心血管疾患のリスクが高まるため、脂質やその他の心血管リスク因子の評価と治療を行うことが推奨(2⊕OOO)
Technical Remarks:
- グルココルチコイド療法の脂質と心血管リスクへの影響は、グルココルチコイドの用量、治療期間、基礎疾患・適応症によって異なる
8. 成長ホルモンの分泌障害
- 8.1
成人の成長ホルモン分泌不全症では、脂質異常症を評価するために、診断時に脂質プロファイルを取得することを推奨 (1⊕⊕⊕O)
- 8.2
下垂体機能低下症を伴う成長ホルモン欠乏症の成人では、脂質やその他の心血管危険因子の評価と治療を行うことを提案 (2⊕OOO)
Technical Remarks:
- LDLを第一目標とすべき
- LDLが70mg/dL以上の場合は治療を考慮
8.3
成長ホルモン欠乏症の成人患者では、心血管リスクを減らすためにLDLを下げる目的でのみ成長ホルモン補充を行うことは推奨しない (1⊕⊕⊕O)
- 8.4
成人の先端巨大症では、成長ホルモン過剰症の治療前と治療後に通常の脂質プロファイルを測定することを推奨 (2⊕OOO)
9. 多嚢胞性卵巣症候群
- 9.1
多嚢胞性卵巣症候群の女性では、心血管リスクを評価するために、診断時に空腹時スクリーニング脂質パネルを取得することを推奨(1⊕⊕⊕O)
Technical Remarks:
- 多嚢胞性卵巣症候群は心血管危険因子に伴う
- ホルモン療法前とホルモン療法中に断続的に脂質スクリーニングを実施
- 多嚢胞性卵巣症候群では、高TG血症が最も多い (Check !!!)
- 9.2
多嚢胞性卵巣症候群の女性では、高アンドロゲン血症や不妊症の治療に脂質低下療法を使用しないことを提案(2⊕OOO)
10. 更年期障害とホルモン補充
- 10.1
閉経後の女性では、ホルモン療法ではなく、スタチン療法で脂質異常症を治療することを推奨(1⊕OOO)
Technical Remarks:
- ホルモン療法は、心血管疾患、特に静脈血栓塞栓症と脳卒中のリスクを高める。しかし、心血管疾患の絶対的なリスクは、高齢の閉経後女性に比べて若い女性の方が低い。
- 10.2
ホルモン療法を受けている閉経後の女性で、他の心血管疾患の危険因子がある場合は、心血管リスクを低減するためにスタチン療法を推奨(1⊕⊕⊕⊕)
Technical Remarks:
- ホルモン療法は心血管疾患、特に静脈血栓塞栓症と脳卒中のリスクを増加させる。しかし、心血管疾患の絶対的なリスクは、高齢の閉経後女性に比べて若い女性の方が低い
- 更年期障害はLDLの増加とHDLの減少を伴うことがある
- リスク因子には、従来のリスク因子とリスクを高める因子がある
- 10.3
早期に閉経する女性(40〜45歳未満)では、脂質やその他の心血管危険因子の評価と治療を推奨 (1⊕⊕⊕O)
Technical Remarks:
- 早期閉経は心血管疾患リスクを高める
- 閉経後は動脈硬化性心血管疾患リスクを算出し、経過観察する必要がある
11. 性腺機能低下症とテストステロンの補充と乱用
- 11.1
テストステロン濃度が低い患者では、脂質異常症や心血管疾患リスクを改善するためのアプローチではなく、症状に応じたテストステロン療法を提案 (2⊕⊕OO)
- 11.2
HDLが低い(30mg/dL 未満)患者、特に高TG血症がない場合は、ステロイドの乱用について臨床的または生化学的な調査を行うことを勧める (Ungraded Good Practice Statement)
Technical Remarks:
- 生理的に無理な量のアンドロゲンは、HDLを低下させる
Diabetes care: 連続変数の複合指標を作ろう!
Creating Composite Indices From Continuous Variables for Research: The Geometric Mean
Hertzel C. Gerstein et al
Diabetes Care 2021 May; 44(5): e85-e86.https://doi.org/10.2337/dc20-2446
連続変数からの混合指標の作成:幾何学的平均
今回は、かなりマイナーな内容にしました。
アウトカムをあれやこれやと作るのではなく、同じ臨床的意義をもつ複数の指標を1つにまとめてしまおう!というお話です。糖尿病の臨床研究では、嫌というほど"複合アウトカム"を目にしますが、実はそのほとんどがカテゴリー変数の複合指標なんです。
そこで筆者は、連続変数でも複合指標とできるのに、なんでしないの?と主張しています。そのための方法も割と簡単で、題名にもあるような幾何学的平均を用いるだけです。この論文には30分もあれば理解できるように具体例も書かれています。
今まさしく糖尿病の血糖コントロール改善や腎機能の改善といったものをアウトカムにした研究をされている方にとって、一読する価値ありです!
複合アウトカムって検出力増やすためだけに、苦し紛れに作るものだと思っていた自分が恥ずかしい。。。

↑幾何学平均ってなんぞや!?という方へ
↑連続変数アウトカムの具体例です
↑幾何学平均を求める際の前提条件
NEJM:副腎偶発腫(まとめ記事)
内分泌内科にもっとも多いコンサルト内容の1つがこの「副腎偶発腫」です!
悩むのは、フォロー仕方やどこまで精査すればいいのかということではないでしょうか。フォロー方法に関して、これまでにRCTが少ないために明確な指針がないことや、ホルモン産生性腫瘍の評価法も各論が複雑なため、非専門医の先生にとって非常にわかりにくい部分だと感じます。
一応欧州から発表された副腎偶発腫のGLもありますが、そもそも長くて専門としなければ読む気にはなれないと思います(泣)
そこで、最近NEJMから短くよくまとまった副腎偶発腫のまとめ記事が出ていたので、まとめておきます
N Engl J Med 2021; 384:1542-1551
・要約
今回のまとめは簡潔によくまとまっているなぁ。。というが率直な意見です。とくに各論において、専門医の先生が一番迷う点(一番把握しておきたい点)を重点的に記述されているように感じました。PAは内分泌専門医であれば、よくわかっている人も多いので簡潔に書かれていたのではないかと思います(主観ですがw)
非専門医へ向けてのメッセージとして、
偶発的に副腎に腫瘍がみつかった場合には、
1.全例でホルモン産生性のスクリーニングを実施!
2.40歳以下や4cm以上の腫瘤であれば積極的に副腎癌の可能性を考慮して画像の専門家に相談
3.1cm未満で10 Hu以下であれば、画像フォローは不要という意見さえある。つまり、年単位でのスクリーニング定期検査という手もあるよ
4.残念ながらグレーゾーンに関しては、フォローの間隔は決まっていないですが…(症例ごとに異なるとしかいえないのが現状…)
といったところでしょうか
【副腎偶発腫の疫学】
・定義は「直径1cm以上の副腎腫瘍」
・成人における有病率は1~6%
・75%は非機能性
・約14%は過剰なコルチゾール、アルドステロン、またはその両方を分泌する機能性腫瘍
・約7%で褐色細胞腫、約4%で副腎原発癌または副腎への転移
【戦略とエビデンス】
・RCTはなく、観察研究からのデータしかない
・ホルモン評価と画像診断は並行して行うべき
・40歳未満の患者では、副腎の偶発腫は一般的ではないため、6ヵ月後のフォローアップ画像を検討してもよい

【ホルモン産生腺腫(各論)】
1.サブクリニカルクッシング病
・副腎偶発腫の1割程度で機能性としては最も多い
・非機能性の患者よりも高血圧、肥満、糖尿病、脂質異常、骨粗鬆症の合併率が高い
・聴取事項:体重増加、あざができやすい、体の力が入りにくい、傷の治りが悪い、記憶力や認知機能の低下
・理学的初見:中心性肥満、紫色線条、満月様顔貌と水牛様肩、ニキビ、多毛など
・1mgDSTは前例に行う
・1mgDSTの評価は結論がついていない
1.8μg/dL以上で感度は高く(95~100%)、特異性は低い(60~80%)
5.0μg/dl以上で感度は低く(86%)、特異性は高い(92~97%)
・ACTH低下、24時間尿中コルチゾール濃度の上昇、夜間唾液中コルチゾール濃度の上昇、DHEASの低下なども参考になる
・非機能性とサブクリニカルクッシング症候群患者でのアウトカム比較したメタアナリシスでは、平均50.2ヵ月の追跡期間中に顕在性クッシング症候群に進行するリスクは、どちらのグループでも低かった(0.1%未満)。さらに、非機能性腫瘍の患者の4.3%のみがサブクリニカルクッシング症候群に移行し、サブクリニカルクッシング症候群の経過観察中に自然に消失した患者は0.1%未満であった(Ann Intern Med 2019; 171: 107-16)
・2型糖尿病、高血圧、肥満、脂質異常症、椎体骨折、死亡のベースライン時に有病率は、サブクリニカルクッシング症候群で、非機能性の患者よりも高かった。サブクリニカルクッシング症候群患者を対象としたレトロスペクティブ研究では、1mg DSTで抑制がF 1.8μg/dl以上の患者では、非機能性腫瘍の患者よりも心血管疾患およびあらゆる原因による死亡のリスクが高く、そのコルチゾール値が高いほどリスクは高くなった。
・フォロー方法は 副腎摘出術とサーベイランスだが、この2つの優劣を比較した研究は不足している。
・副腎摘出術(23人)とサーベイランス(22人)を比較した小規模な無作為化比較試験では、手術後、2型糖尿病(8人中5人[62%])、高血圧(18人中12人[67%])、高脂血症(8人中3人[38%])の患者の状態が正常化または改善したのに対し、サーベイランス群ではこれらの状態が正常化または改善しなかった。手術群では6人中3人の患者が術後に肥満度が減少した。骨粗鬆症の患者5人では骨の測定値に変化が見られなかった(Ann Surg 2009; 249: 388-91)
・副腎摘出術は、共存する疾患やその他の要因に応じて検討することができ、一般的には、1mgDSTでコルチゾールが5.0μg/dlを超える患者に推奨される
日本版のサブクリニカルクッシング症候群の診断基準: http://www.yamaguchi-endocrine.org/pdf/yanase_201812.pdf
2.褐色細胞腫
・典型症状、家族歴を有することがおおい
・副腎偶発腫の1.5~14.0%が褐色細胞腫
・CTの画像的特徴が役立つ(単純CTで10 Hu以上、造影CTでの血管増生および壊死領域の存在、
・MRIではT2 High
・偶発腫全例で褐色細胞腫の生化学的スクリーニングの実施が推奨されているが、CTで10 Hu以下のLipid-richな腫瘍であれば褐色細胞腫であることはめったにない(<0.5%)
・正確なスクリーニング検査は、血漿遊離メタネフリン濃度の測定(感度:89~100%、特異度:79~98%)または24時間尿中分画メタネフリン濃度(感度:86~97%、特異度:69~95%)である。
・ 褐色細胞腫と診断されたら、手術までに十分なα遮断後、必要に応じてβ遮断を投与する
3.原発性アルドステロン症
・偶発腫全体の1.6~3.3%
・全患者で午前中のアルドステロン濃度とレニン活性をスクリーニングすべし
4.他のホルモン産生腺腫
・性ホルモン(エストロゲンまたはテストステロン)分泌腫瘍を有する場合はほとんど顕著な臨床症状を伴う
・女性では、テストステロンの過剰は、顔面の発毛、にきび、声の深化などの男性化の特徴と関連する
・エストロゲンの過剰は、不正子宮出血および乳房圧迫感と関連する
・男性の場合、エストロゲンを分泌する腫瘍は、女性化乳房、精巣の萎縮、性欲減退などを引き起こす
【癌の評価】
・原発性悪性腫瘍またはその既往をもつ患者であれば副腎転移である可能性は最大で21%
・副腎に転移する可能性の高い癌は、肺がん、胃腸がん、メラノーマ、腎細胞がん
・大事なのは画像による評価(Table 2)
・副腎皮質がんのリスクは、腫瘍の直径が4cm未満で 2%未満、4cm~6cmで 6%、6cm以上で 25%以上
・注意スべきはがんのリスクを推定する上で重要なのは「年齢」
・40歳未満の患者では良性の偶発腫は稀であることから、この年齢層では小さい腫瘍(直径4cm未満)であっても癌の可能性が懸念される
・2次元(断面)の測定ではサイズが過小評価されることが多いため、副腎腫瘍を3次元(最大の長さ、幅、高さ)で測定するのが望ましい
【両側性の場合】
・副腎偶発腫の患者の約15%は両側性(意外と多い!)
・両側副腎腫瘤の鑑別診断は
原発性両側性大結節性副腎過形成および腺腫
両側性褐色細胞腫
先天性副腎過形成
クッシング病または異所性ACTH分泌による両側性副腎過形成
転移または原発性がん
骨髄脂肪腫
感染症(結核など)
出血
部分的グルココルチコイド抵抗性など
・先天性副腎過形成除外目的に17-ヒドロキシプロゲステロン濃度の測定が必要(17-OHP)
・両側の副腎腫瘤が画像上で出血性または浸潤性であるように見える場合、副腎不全の可能性を考慮すべし
【非機能性の場合のフォローアップ】(実際一番悩む)
・最大径が4 cm以下でCT値 10Hu以下である非機能性腺腫では、たいてい画像のフォローは不要とされる
・非機能性副腎病変の4121例を対象としたメタアナリシスでは、中央値52.8ヵ月の追跡期間における腫瘍の平均成長は2mmであった。1cm以上の腫瘍拡大を認めた患者はわずか2.5%であり、どの患者にも副腎皮質がんは発生しなかった。
・画像診断で特徴が不確定な非機能性腫瘍の患者には、画像診断と生化学検査による追跡調査が推奨が、再評価のための最も適切な時間間隔は不明であり、ガイドラインによっても異なる(Ann Intern Med 2019; 171: 107-16.)
【不確かな事項】
・サブクリニカルクッシング症候群の診断基準とマネジメントがいまだに不明確
・サブクリニカルクッシング症候群が関連した代謝異常を特定し、手術によって寛解させるためには、さらなるデータが必要
・不確定的な画像特徴を有する非機能性の副腎偶発腫に対する様々なフォローアップ戦略を比較した研究が不足
・さいごに
今回のまとめは簡潔によくまとまっているなぁ。。というが率直な意見です。とくに各論において、専門医の先生が一番迷う点(一番把握しておきたい点)を重点的に記述されているように感じました。PAは内分泌専門医であれば、よくわかっている人も多いので簡潔に書かれていたのではないかと思います(主観ですがw)
非専門医の方にとっては、偶発的に副腎に腫瘍がみつかった場合には、
1.全例でホルモン産生性のスクリーニングを実施し、
2.40歳以下や4cm以上の腫瘤であれば積極的に副腎癌の可能性を考慮して画像の専門家に相談する
3.1cm未満で10 Hu以下であれば、画像フォローは不要という意見さえある。つまり、年単位でのスクリーニング定期検査という手もある
4.残念ながらグレーゾーンに関しては、フォローの間隔は決まっていない(個々で相談)
といったところでしょうか
Thyroid:バセドウ病患者への、5~10年のメルカゾール長期治療は放射性ヨウ素療法に優る!?
Thyroid 2020, Vol. 30, No. 10
Long-Term Treatment of Hyperthyroidism with Antithyroid Drugs: 35 Years of Personal Clinical Experience
Fereidoun Azizi
・はじめに
最近、久々に自分の専門であるバセドウ病のup to date の記事をみてみました。
すると、こんな1文が
"Antithyroid drugs will control hyperthyroidism in most patients as long as the drug is taken, but remission rates (the percentage of patients who remain euthyroid one year after the drug is withdrawn) average under 40 percent after one to two years of treatment [9], but have been reported to exceed 80 percent after 5 to 10 years of treatment [12]."
Up to date (Graves' hyperthyroidism in nonpregnant adults: Overview of treatmentより)
5~10年抗甲状腺薬を続けていると80%以上の寛解率なんて聞いたことないけど!!?
というわけで、もととなった文献を調べてみたところ、その内容が非常に秀逸で面白かったのでまとめます。筆者の個人的な "経験" と "臨床研究のレビュー" をコラボさせたタイプの珍しいスタイルです。論文の中に主語の "I" がやたら出てきていて新鮮でした。
・概要
背景
すべてのバセドウ病が患者が甲状腺機能の正常化を達成できる治療は現時点では存在しない
目的
バセドウ病甲状腺機能亢進症の管理における著者(1人)の35年間の経験を記述しながら、甲状腺機能亢進症の長期的な内科的治療に関して発表された最新の論文をレビューする
方法
4年以上の継続的な抗甲状腺薬(ATD)治療に関連するすべての発表論文を検索し、さらに著者が同じテーマで発表した研究を追加・比較した
結果
長期間ATD治療は、小児・成人ともに甲状腺機能亢進症の治療に有効で安全であった。60ヶ月以上の長期のATD投与後にATDを中止した後は、4年以上の甲状腺機能正常化が認められた。長期間ATD治療は放射性ヨウ素治療に劣らず、血清脂質、心機能、うつ、認知度を考慮すると、それより優るかもしれない
結論
バセドウ病に対する長期ATD療法は、効率的かつ安全で、多くの患者で甲状腺機能低下症になることなく、甲状腺機能をコントロールできる
・ポイント
アメリカの甲状腺学会は、12〜18ヶ月のATD療法で寛解が得られない場合には、RAIか手術に切り替えることが推奨してます。一方、個人の経験と最近のエビデンスに基づいて、長期間ATD療法でも甲状腺機能を確実にコントロールすることができるということが、この筆者の主張になります。
しかも、ATD治療のほうが、RAIよりもTCとLDLが低いことや、気分障害や認知機能低下も少ないという結果も示しております。実際、健常人よりもチラージン補充患者では精神的健康状態が悪いという既報もあります(これはRAI後や甲状腺全摘後の至適FT4が高めに設定されるべきであるという議論とも関係すると思っていますが…)。
さらに、「今後の研究では、特に2.5年以上の長期MMI療法後に再発するような少数の患者(16%以下)に焦点を当てるべきである」と提言して結論を締めくくっています。
また、今回の論文に書いてあることは、これまでの経験からも納得のいく内容ばかりでした。ですが注意スべきこととして、あくまでこれは甲状腺の専門家が書いているということです。つまり、万全とMMI治療してはならない患者を判断できることを前提とした内容です。たとえば、重度で甲状腺腫サイズが大きい場合には、ATDによる寛解率が低いことが知られています。このような場合は、治療中にRAIや手術への移行を積極的に促す必要なこともあることを忘れないでください。
・Main Tables and Figures


↑こちらは小児と青年期の臨床試験になります。日本からのデータがなんと2つも!
JAMA:糖尿病発症時年齢と認知症発症リスクとの関連
Association Between Age at Diabetes Onset and Subsequent Risk of Dementia
Original Investigation
April 27, 2021
JAMA. 2021;325(16):1640-1649. doi:10.1001/jama.2021.4001
・ポイント
これまでも糖尿病と認知症発症との関連について多く研究されてきましたが、ここまで長い観察期間の前向き調査で認知症発症を追跡調査した研究は珍しく、大変貴重です。今回は"発症年齢の若さ"と70歳時点での認知症発症リスクが段階的な関連(若ければ若いほどリスクが高くなる)が示されたことは興味深いです。
一言でいうと、糖尿病が発症する年齢が若いほど大血管障害イベントのリスク上昇とともに、将来の認知症リスクも増える可能性があるということです。もちろん、1型糖尿病の患者さんは本研究では除外されています。また、Dr_BON個人的には、遺伝的要因と環境的要因のどちらがより糖尿病の病態に関与しているかによってもリスクが変わるのでは?と考えています。
また、もう1つ注目いただきたいものに、発症時年齢が高齢であるときには認知症発症リスクとの関連が見いだされなかったということです。私自身の臨床的感覚に一致しているし、高齢者の方々は認知症をよく心配されているので、その方々にとって少しでも安心材料になれば幸いです。
・要約
目的
糖尿病発症が若年であることと認知症発症との強い関連について明らかにする
方法
イギリスの前向きコホート研究のpopulation-based study
1985~1988年に設立され、1991~1993年、1997~1999年、2002~2004年、2007~2009年、2012~2013年、2015~2016年に臨床検査を実施し、2019年3月まで電子健カルテとの連携を行った。
介入・曝露
定義:2型糖尿病
→ 臨床検査時の空腹時血糖値が126mgdL以上、医師による診断、糖尿病治療薬の使用
結果
・参加者10,095名(男性67.3%、1985~1988年時点で35~55歳)
・中央値31.7年の追跡期間中に、糖尿病1710例、認知症639例を確認
・1,000人年当たりの認知症発症率は70歳の非糖尿病発症者では8.9、糖尿病発症が5年前までの患者は10.0、6~10年前までの患者では13.0、10年以上前までの患者では18.3
・多変量調整解析にて、70歳時点で糖尿病非発症者と比較した認知症ハザード比は
10年以上前に糖尿病発症者では 2.12(95%CI:1.50-3.00)
6〜10年前に糖尿病発症者では 1.49(95%CI:0.70-1.76)
・線形傾向検定にて、2型糖尿病の発症年齢と認知症の間には段階的な関連性が示された(P<.001)
・70歳時点のsociodemographic factors, health behaviors, and health-related measuresで調整した後でも、2型糖尿病の発症年齢が5歳若くなるごとに、認知症のHRは1.24(95%CI:1.06-1.46)と有意な関連がみられた
結論
31.7年(中央値)の長期観察期間をもって、糖尿病の発症年齢の若さはその後の認知症のリスクの高さと有意に関連していることが示された
・Main FigureとTable

↑ Main Result

↑ 制限付き三次スプライン曲線を使用して、年齢、性別、人種、教育、出生コホートで調整
55歳時点で糖尿病発症者のほうが、FINDRISC上昇(*)による認知症発症リスク上昇度合いが高い傾向にあることを示している

↑ 糖尿病患者(N=1710)の心血管併存疾患(CHD、心不全、脳卒中)に関する解析結果である。糖尿病単独と比較して、脳卒中を伴う糖尿病は、認知症リスクの上昇と有意に関連がみられた。(3つの疾患を併発している場合に、4.99(95%CI、2.19-11.37)のHRが得られたが、これらの解析は少数なため解釈には注意)
* FINDRISCとは
Finnish Diabetes Risk Scoreの略で26点満点(年齢0~4点,糖尿病の家族歴0~5点,野菜と果物の摂取量0~2点,身体活動0~2点,高血圧の内科的治療0~2点,高血糖の既往0~5点,肥満度0~3点,ウエスト周囲径0~4点)
評価点が0~14点の場合は糖尿病のリスクが低い~中程度、15~20点の場合は糖尿病のリスクが高い、20点以上の場合は糖尿病のリスクが非常に高いことを示す
IELTS:Writing Task 1 (Table, Proess)

IELTSのWriting学習続きです
Task 1
Table
・行と列を1つずつみていって、最大値・最小値に着目し、差を比較・もし似た数値があればSimilaritiesとしてまとめる特に、情報を切り捨てるのではなく、似たような特徴をもつグループをカテゴリー分けして記載することが大事
例題
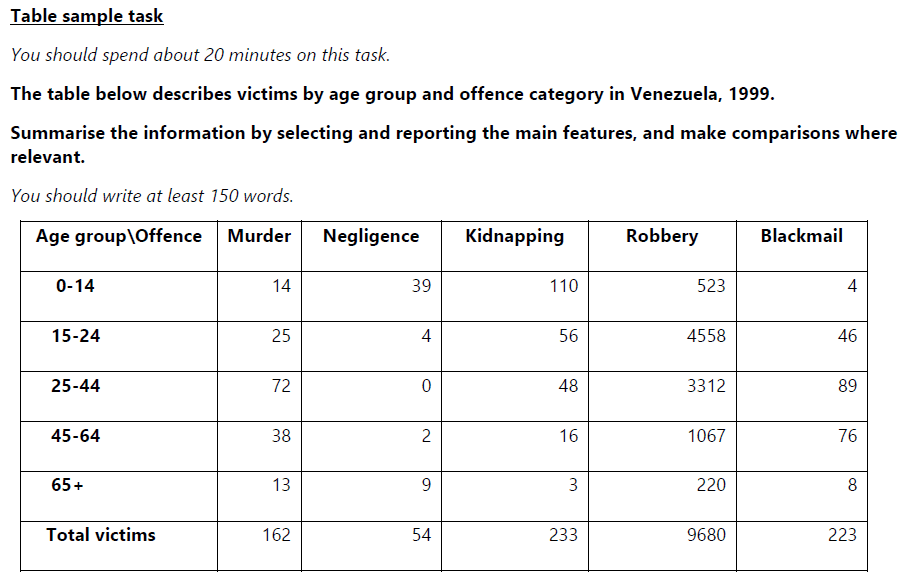 引用:Target Band 7: IELTS Academic Module - How to Maximize Your Score (4th Edition):これは問題文まで載せております
引用:Target Band 7: IELTS Academic Module - How to Maximize Your Score (4th Edition):これは問題文まで載せております
【例文】
この表は、1999年にVenezueraで様々な犯罪の犠牲者の人数を5つの年齢層にわけて示している。
This table shows the number of victims of various crimes in Venezuera during 1999 in (across) five different age groups, including the toral number of victims of every crime.
すべての年齢層において、強盗の犠牲者が最も多いことがはっきりと見て取れる。
It can be clearly seen that robbery has the highest number of victims in all age groups.
被害が最も多いが強盗で、次いで誘拐である。この2つの件数は、15歳から24歳までの人々でそれぞれ4500件以上、56件以上となっている。25歳から44歳になると、それぞれ3312件、48件に減少し、45歳から63歳ではさらに減少し、強盗が1067件、誘拐が16件となる。
The most common type of crime is robbery, followed by kidnapping. The numbers of these two are more than 4,500 and 56, respectively, for people between the ages of 15 and 24. They decrease to 3,312 and 48, respectively, for those between the ages of 25 and 44, and further decline for those between the ages of 45 and 63, with 1,067 for robbery and 16 for kidnapping.
脅迫と殺人の被害者数は、0~14歳から25~44歳になるにつれて増加し、それぞれ89件と72件でピークに達した後、45~64歳では76件と38件に減少し、65歳以上では8件と13件と大幅に減少しました。
The number of threats and homicide victims increased from the 0-14 to the 25-44 age group, peaking at 89 and 72 respectively, before dropping to 76 and 38 respectively in the 45-64 year-old cohort, and declining significantly to 8 and 13 for 65+ year old.
過失については、0-14歳で39と高い数値を示した後、徐々に低下し、25-44歳で0となり、65歳以上では9まで回復するという独自のパターンを示しています
As for negligence, it shows a unique pattern, showing a high value of 39 in the 0-14 age group, then gradually declining to 0 in the 25-44 age group, and recovering to 9 in the 65+ age group.
Process
・この場合は比較や対照ではなく、ただの「記述」であり「現在受動態」を用いる・1つ1つのステップを順番に記載し、他の選択肢が同時にある場合にはそれらも記述ProcessVocabraly
- firstly (secondly, thirdly)
- to begin with
- then
- after that
- in addditon
- otherwise
- at the same time (concurrently)
- finall

このフローチャートは、オンラインで購入する際の詳細なプロセスを示しています。
This flowchart shows the detailed process of making a purchase online.
このプロセスには6つのステップがあり、お客様、マーチャント、クレジット会社のアクションが含まれていることがわかります。
You can see that there are six steps in this process, involving actions by the customer, merchant, and credit card company.
まず、オンラインでの注文と、必要な資金を引き出せるようにするためのクレジットカード情報の入力が行われます。次に、クレジットカードの有効性(お客様がその真の所有者であることを確認すること)と資金の利用可能性をチェックするリクエストがクレジット会社に届きます。その結果、クレジットカードが承認されるか否かが決定される。
First, the customer places an order online and enters their credit card information to be able to withdraw the necessary funds. Next, a request is sent to the credit card company to check the validity of the credit card (verifying that you are its true owner) and the availability of funds. As a result, a decision is made whether or not the credit card will be approved.
クレジットカードが承認された場合、お客様の注文は加盟店で処理されます。その後、加盟店がクレジット・コンパニオンに購入金額を請求し、最終的には加盟店にお金が入ります。
If the credit card is approved, the customer's order is then processed by the merchant. The merchant then charges the purchase amount to the credit companion, and the merchant finally receives the money.
一方、クレジット会社がクレジットカードを拒否した場合は、商品を提供できない旨の通知がマーチャントに送られます。次に、マーチャントがオーダーを拒否し、その後、顧客に通知が送られます。
On the other hand, if the credit card company rejects the credit card, the merchant will be notified that the product cannot be provided. Next, the merchant rejects the order and then a notification is given to the customer.
潜在性甲状腺機能低下症と左心房機能の関連について

https://doi.org/10.1210/clinem/dgaa730
潜在性甲状腺機能低下症(subclinical hypothyroidism:SCH)の非常にコアなお話ですw
JCEMという自分の好きな雑誌に日本の研究が載っていたので、非常に嬉しくなったため勢い余ってまとめました
【本題の前に】
そもそも、内分泌内科へのコンサルトで多いのが「TSH高いのでどうすればよいか?」という内容です。なので、SCHの治療方法に関しても、そこまで馴染みのないかも多いのでは?
でもある程度決まった方針はあるので、一度知ってしまえばあんまり悩むことはない疾患でもあります
ここの岡本甲状腺クリニックの先生が書かれているものが読みやすいと思います。https://www.thyroid.jp/hashimoto/
まとめると、
・70歳以下でTSH 10以上であれば甲状腺ホルモン剤を服用
・それ以外は橋本病の進行、または他の原因で甲状腺機能低下症が進行しているかどうかを慎重経過観察し、必要時に服薬する
これは心不全発症をアウトカムとした研究用いられた基準を当てはめたものです。SCHは心不全発症のリスクを上げることは確からしいのですが、その理由は実はわかっていないのです。
なので、未だに色々研究されているわけです
【ひとことまとめ】
潜在性甲状腺機能低下症の心不全リスク予測に高感度心エコーによる左心房機能評価が有効かもしれない
【注目ポイント】
・ 最新の高感度心エコーでわかるようなった「潜在性心不全」という概念
・ SCHが心不全リスクを上げるかどうかを「心臓の機能・形態といった生理的所見」から予測できる可能性について言及
【物語のはじまり】
SCHは、心不全発症の独立したリスク因子であるが、「潜在性」心機能障害との関連性については明らかになっていない 。
最近、従来よりも高感度の心エコーが開発され、左心室全体縦の歪みや左心房位相の歪みなどの潜在性左心不全の高感度マーカーとなる所見が最近測定されるようになった
そこで、研究グループは、SCH患者ではこの潜在性左心不全が存在している可能性があることを予想し、心疾患の既往がない一般集団を対象に、SCHと潜在的左心機能障害との関連を調べることを目的とした
【方法の要約】
心血管系の健診受診歴のある1078名を対象にLVGLS とLA phasic strainを評価するための心エコー検査を実施。また、SCHは、TSH上昇とFT4正常値と定義した。
【結果の要約と大事な図表】
平均年齢は62±12歳で56%が男性で78名(7.2%)の参加者が上記SCHの基準を満たした。SCH患者は甲状腺機能亢進症患者と比較して、LAリザーバー(P = 0.011)とコンジットストレイン(P = 0.012)が有意に減少したが、左室駆出率、LA volume index、LVGLS、LAポンプストレインには2群間で有意な差はなかった。多変量解析では、年齢、伝統的な心血管危険因子、LVGLS(P=0.032)を含む関連する実験室および心エコーのパラメータとは無関係に、SCHはLAリザーバーストレインの障害と関連していた。

【結論】
SCHを持つ人は、甲状腺機能が正常の人に比べて、左心房の機能不全(LAの位相機能の低下)と関連のある異常所見を有意差を持って認めた
もしかしたら、左心房の機能を評価することがSCH患者のリスク評価に役立つかもしれない…
【ちょっと一言】
今回の研究ではTSH 10以上の患者が少なかったことがLimitationとして重要だと思います。裏を返せば、TSH 10以下の患者でもすでに左心房の機能がSCHによって落ちている可能性があるということにもなります。ですが、実際にはTSH 10以下では心不全発症リスクとの関連は明らかになっていないので、患者さんにお伝えする内容としてはここまでのことは言わないほうがいいと思います。
